極論で語る睡眠医学 河合真 感想
名著。その一言に尽きます。
あとがきより引用しますが、
本音のターゲット読者層=医療従事者全員
(中略)
だって
1.あなたの患者、眠りますよね?
2.大学で睡眠医学の授業を受けて、単位をとっていませんよね?
(授業を受けられた人は、相当ラッキーです)
3.睡眠医学のトレーニングを受けた人なんていませんよね?
(トレーニングを受けたなら、指導者になりましょう)
4.何となく、見よう見まねで、睡眠の問題に対処していますよね?
です。なんと歯切れのいい。頭から読み通して最後にあとがきにたどり着いた時、クスっとしました。確かに私の受け持ち患者さんも眠りますね。しかも、多くの人が睡眠にトラブルを抱えていました。
それと同時に、学校では睡眠医学について体系だった授業は受けていませんでした。概日リズムの存在や、神経伝達物質について覚えましたが臨床に生きるほどの知識に活用できていません。そして、見よう見まねで睡眠の問題に対処している、は痛い言葉です。
本著は次のように構成されています。
1章 睡眠医学を学ぶための「極論」の前の「総論」
2章 成人の閉塞性睡眠時無呼吸症候群 診断編
3章 成人の閉塞性睡眠時無呼吸症候群 治療編
4章 パラソムニア 睡眠中の異常行動
5章 ナルコレプシー
6章 レストレスレッグス症候群(下肢制止不能症候群)もしくはWillis-Ekbom病
7章 救急外来における睡眠医学
8章 不眠
9章 入院病棟における睡眠医学
10章 集中治療室における睡眠医学
11章 医師の睡眠不足
12章 (小児科医以外のための)小児の睡眠医学
13章 概日リズムと睡眠覚醒リズム障害
これを、いずれも感銘を受けましたが、感想を書きやすいように恣意的に章を組み換え、まとめて感想を述べて行きたいと思います。
OSAS
冒頭の2章でいきなり睡眠医学に魅了されました。「SASといえば、CPAP?」程度のあさーい知識しかなかった私でして、SASのこととか興味持てるかなあ・・・。と、本音で語ると少し消極的な気持ちでしたが、本著を読み終えた後はガラッと世界が変わりました。
OSASとは、閉塞性睡眠時無呼吸症候群(Obstructive Sleep Apnea Syndrome)の略で、文字通り上気道が閉塞し、睡眠時に無呼吸になる病気です。有病率は日本では2%と言われています。つまり、統計学を無視し乱暴に例えれば、50床の病棟では1人くらいがOSASの可能性があると言うような考え方になります。
症状としては睡眠時は上気道の閉塞からいびきや無呼吸、途中覚醒や睡眠の分断。覚醒時は覚醒時の頭痛や日中の眠気、集中力・記憶力の低下などが起こります。OSASによって高血圧や脳卒中、糖尿病、心筋梗塞のリスクが2倍~5倍に上がると言う疫学統計が出ています。
診断は終夜睡眠ポリグラフ検査(PolySomnoGraphy:PSG)が適応になります。
治療は陽圧呼吸器(Positive Airway Pressure;PAP)、口腔内装置(Oral Appliance;OA)、手術となっています。
さてそんなOSAS、どう診るのか。極論で語ると「上気道を見ないOSASの診察は無駄」と一蹴。また、「睡眠は究極のプライバシー」と言い、生活歴や治療目標を明確にした上での診察・治療を推進しています。冷静に考えればその通りですね。
単に治療するのではなく、全人的医療にそって治療を展開していく。大切な医療態度をここでは教えてくれます。決して疾患が治ることだけを目的としないことです。CPAPもOAも、決して快適なものではありません。CPAPを試してみたことはあるんですが、あれをつけて眠るのは決してかんたんなことではないなと強く実感しました。OAに関しても快適なものではないと歯科医から聞きました。そういった面を考慮してもなおも治療のメリットが上回るなら、治療対象となり得るでしょう。
参考に、CPAPを活用する際に避けて通れないマスク問題。画像のようにマスクフィッティングがめちゃくちゃ大切で、非効果的なフィッティングは効果がないどころか褥瘡の原因にもなりえます。(以前マスクフィッティングがめちゃくちゃうまい臨床工学技士さんに出会ったことがあるんですが、フィッティング一つでまるで別の機械のような快適性の差が出てました。すごかった。)
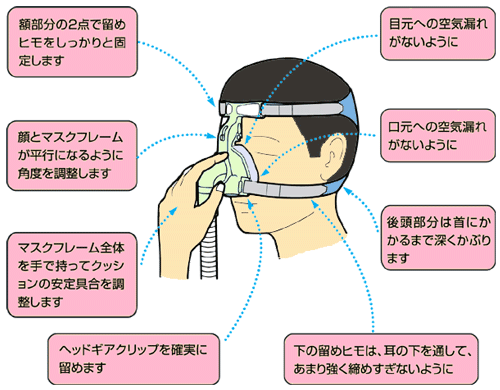
画像は、あなたのいびきは睡眠時無呼吸症候群?:CPAPをお使いの方へ:マスクフィッティング:再度マスクフィッティングを確認してみましょうより。
こちらは自費のOA例。要はめっちゃいいやつです。これをつけて眠ります。
保険診療で作れるOAもあるんですが、医師の指示書が必要なことと、やはり自費と比較すると機能性に劣るところがあると言われています。
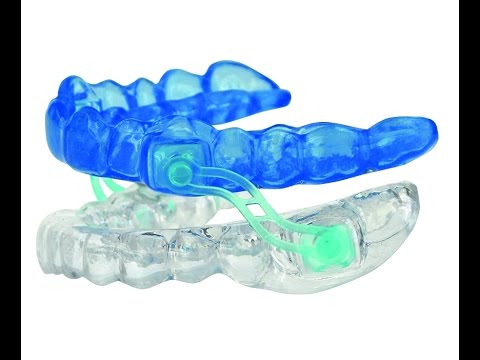
画像は、睡眠時無呼吸症候群の改善|スリープスプリント|武蔵小金井の歯科・歯医者 | スタッフブログより。
さりげなく臨床工学技士だの歯科だのと多職種の名前を出してますが、実は睡眠医学は多職種との連携が必須なんです。
耳鼻科、口腔外科、歯科、呼吸器科、精神科、神経内科、循環器科・・・。さらには認知行動療法では心理士の出番も出てきますし、生活指導では看護師も役に立ちます。
さて、なんだか先にデメリットばかり挙げているような気がしますが、OSASの治療は患者さんの生活を激変させます。単純OSASの人で(他に睡眠関連疾患がない)、OSASの症状が強く出ていて(日中の眠気が強い等)、CPAPが適切に使用され、患者さんの体にあっていた場合、日中の生活が激変。夜間はぐっすり眠れ、昼の眠気がなく活動ができるようになっていきます。これを、本著ではCPAPミラクルと呼んでいます。
そう、CPAPだけが唯一の方法ではないということですね。実際のところ、SASとざっくりいっても、CSAS(Central sleep apnea syndrome:中枢系睡眠時無呼吸症候群)の可能性も5~10%程度ありますし、日中の眠気の原因はOSASだけが原因ではなく、パラソムニアが起こったり、ナルコレプシーであったり、レストレスレッグズ症候群が混ざっているかもしれません。単純に睡眠機能は保たれていて、睡眠覚醒リズム障害であったり、純粋な睡眠不足かもしれません。または、身体疾患や精神疾患が原因で眠れない。それによって日中の眠気と出ることだってあります。総合診療が大切です。
私が特に興味を持ったのは、PSGです。客観的に睡眠を「診る」事ができるなんて、なんて魅力なんだろう!!
というわけで、東芝病院の一般向け講座資料より、PSG検査の画像を引用です。
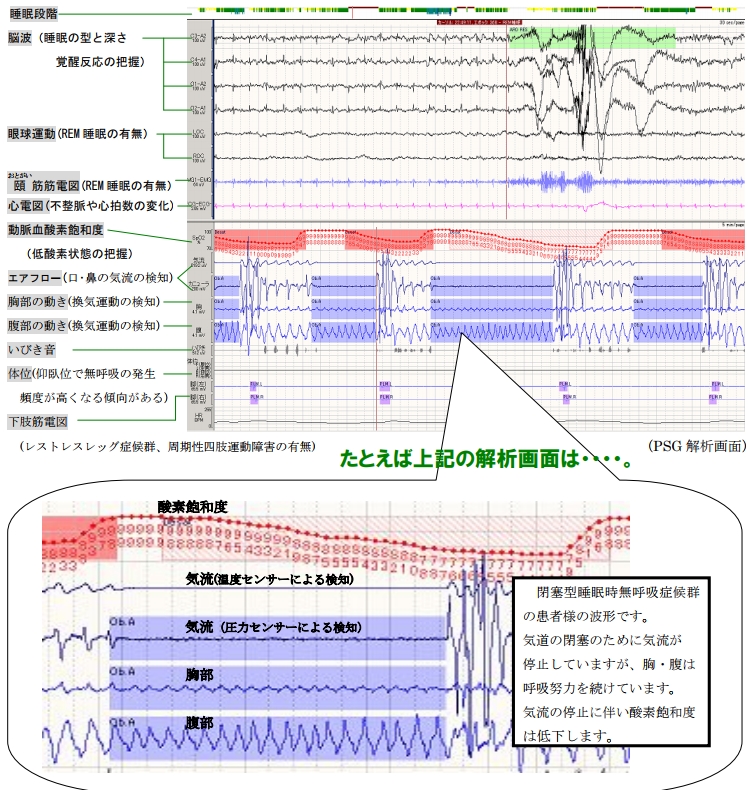
画像は、http://www.toshiba-hospital.jp/education/test/pdf/mame33.pdfより。
どうですか、これ!科学的・客観的に睡眠の段階を評価しつつ筋肉や体の動きを検査、あわせてECGしつつSpO2をモニタリングしつつ、呼吸の気流やいびきの発生状況までわかるんですよ!なんて素晴らしい。と、一人興奮しておりました。知識と臨床のリンク!みたいな。
ちなみに検査中の具合はこんな感じです。
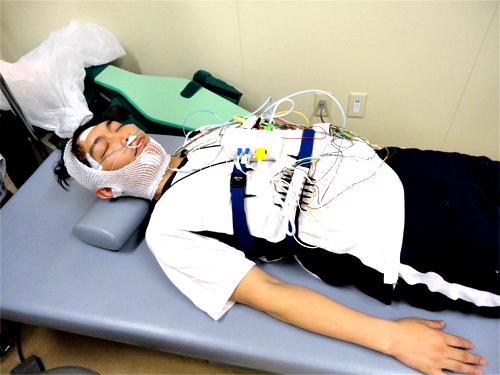
画像は、滝野川病院/終夜ポリソムノグラフィー(PSG)検査についてより。
PSG検査を体験したことのある同僚によると、「普段と違うベッド、寝具で普段と違う環境の中、普段と違って様々な装置をたくさんつけて、頭にも胸にも機械がいっぱいついて大変だった。いつもどおりの睡眠は当然とれなかったね」と。そりゃそうですよね・・・。医療者として、快適な検査ではないことは留意すべきです。検査自体が睡眠に対する何らかの要因を与えている事実は理解が必要ですね。
PSG検査により、様々な睡眠関連疾患が理解できるようになります。次の項目でお伝えするパラソムニアやナルコレプシー、レストレスレッグス症候群はPSG検査がなくして語れません。
それと、自身の睡眠について客観的に知ることも重要です。
そのためにはwake sleep log(睡眠覚醒表)が最強のツールです。日本臨床睡眠医学会のホームページ、第5回ISMSJ学術集会のページから無料でダウンロードできます。
日本臨床睡眠医学会:Integrated Sleep Medicine Society Japan(ISMSJ)
2,3度患者さんと使ったことはあるんですが、いかんせん精神科病棟では抑うつ状態や記憶障害など精神疾患の問題だったり、モチベーションの問題だったりとで1ヶ月分の表を渡すとあんまりいい顔をしてくれません。
そういうわけで、個人的に勝手に改変してみました。1週間分に減らしたことと、記入欄を大きくしてみました。自分で記入してみたところ、まあまあ使えないこともないかなと思い、今は資料として保管しています。こんな感じです。つまらないものですがよければご笑納ください。
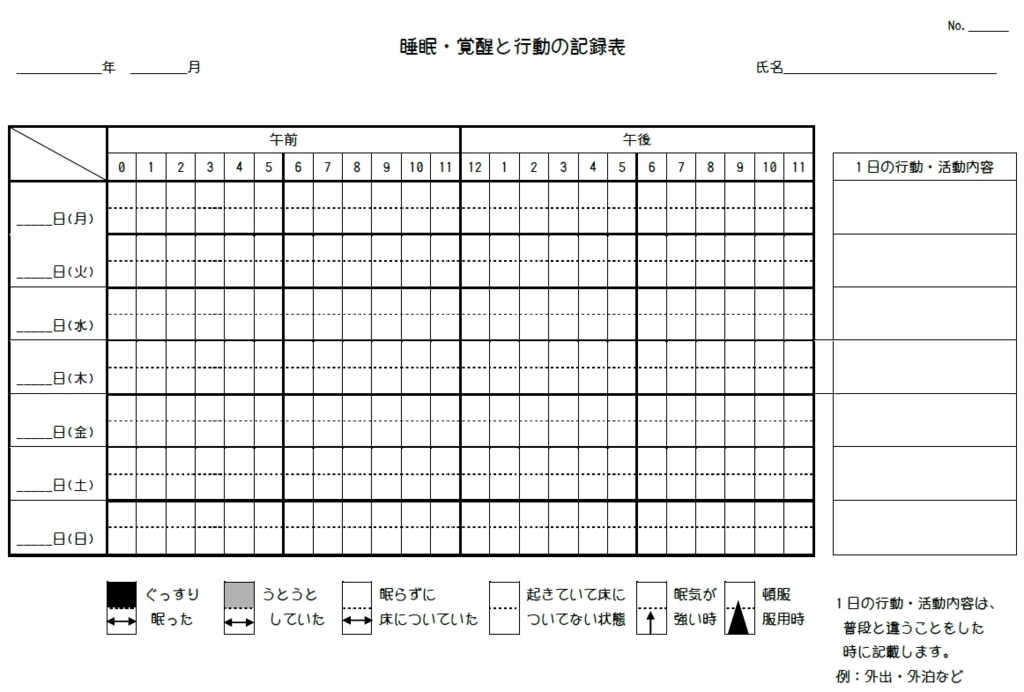
Dropbox - wake-sleep-log-modbysakatie.pdf
PSG検査では様々なことがわかりますが、Wake sleep logでは自分の睡眠について主観的なことが時系列でわかるようになります。睡眠不足の傾向がわかったり、睡眠層がどのあたりにあるか、また日中の眠気がどのような分布で起こっているかなどもわかります。自分の睡眠について時系列で振り返ること自体が、すでに認知行動療法的です。
「最近仕事能率が下がった気がするし、イライラしていると人から言われた。眠れていると思っていたけれども、Wake sleep logで確認したら睡眠が5時間しかとれていなかった。ああ、そりゃ眠いか。」みたいな。
ちなみに自分でやってみました。こんな感じです。

やはり夜勤後は2日ほど眠気が強く、あまり日中は能率が上がらないような感覚でした。睡眠時間はなんとか7時間近く確保は出来ていましたが、途中覚醒もあり理想的な睡眠とはいえないのかなと感じました。8時間位まとまって眠れたときには、1日スッキリした感じがあったりと。夜間目が覚めてしまった日は日中に有意に眠気が出てたり。自分の気分をモニタリングするのにも便利ですね。不眠症の人に限らず有用なツールだと実感します。
パラソムニア/ナルコレプシー/レストレスレッグス症候群
この章では、それぞれ睡眠障害に関連する疾患の説明が鮮やかに展開されていきます。特に、パラソムニアは「なるほど!」と思えるほどわかりやすく明確に説明されてますので、上記疾患に自信がない方は、ぜひ一度読んでいただきたいと思います。これでもう不安は一蹴されること請け合いです。
ナルコレプシー当事者さんのブログです。悪夢というのは主観的な話なので当事者さんの話が一番確かだと思います。
ほか、スボレキサントについていろんな先生がいろんなことを考えられています。様々な角度から物事を考えるのは大切なことなので、少し記載だけ載せておきます。
パラソムニアで生じる行動とは「皮質を使わなくて済む行動」といえるのですが、上述した通り「他の人にとっては複雑でも」「その人にとってあまり皮質を使わなくてもできてしまう習熟したような行動」は起きてしまうとも言えます。これを英語でover learned behavior(繰り返し学習した行動)と呼んでいます。例えば、慣れ親しんだ家なら自室の扉を開けて、トイレに行って帰って来るぐらいのことは、パラソムニアの行動としてできてしまいます。また、階段を降りていキッチンに行き、冷蔵庫の食べ物を漁ることもできるわけです。
なるほど、そうなのか。と腑に落ちる説明です。本著は終始このようにわかりやすく説明が行われ、非常に親しみやすい構成になっています。
これら睡眠関連疾患は先程挙げたPSGで客観的に明らかに出来ます。脳波を見つつ、筋肉の収縮や音声、活動などすべてが分かるPSG。偉大さを感じます。
集中治療室における睡眠医学
ICUでの意識レベルの確認はどうするか知っていますか?答えは、叩き起こすんです。それで患者さんが起きれば覚醒している。起きなければ3-3-9度方式やGCSを利用してどの程度覚醒しているか。または、覚醒機能不全に陥っているかを評価します。
私はこの話を初めて知ったとき、「ああ、私にはICUは無理だな・・・。」と感じました。覚醒しているかどうかをモニタリングするのは大変重要です。覚醒の程度を確認し、脳機能の程度をアセスメントしたり、それによって今後呼吸器の設定を調整したり治療方針を変えたりと命に直結します。命には変えられません。
しかしながら、この方法では睡眠の評価は置いてけぼりです。例えば先生が「4時間毎に意識評価して」とオーダーされれば、患者さんは4時間毎に叩き起こされます。命には変えられませんが、生物的に自然な状態ではありません。
そこで河合先生の提唱するのが脳波、呼吸フロー、呼吸努力、心電図などを持続PSGモニタリングによる「ブレインモニタリング」と称される方式です。これにより、患者さんは叩き起こされることがなくなりますし、持続脳波測定により非けいれん性てんかん発作を発見することも出来ます。ハードの問題で難しいところもありますし、算定も単純脳波検査の600点か、長期脳波ビデオ同時記録検査(難治性てんかん患者かつ5日間限定)で900点しかとれません。全くの赤字です。残念ながら難しい問題が多いですが、睡眠の評価も行えるようになるとICUせん妄の理解も進むのではないでしょうか。
不眠/入院病棟における睡眠医学
入院病棟では、不眠時頓服と言うものがあります。予め先生が処方されていて、患者さんが「眠れない」と申し出があったときに看護師が医師の指示のもと薬を渡しています。私の病院ではゾルピデムやフルニトラゼパムといったBZP系のほか、トラドゾンやゾピクロンなどが多く設定されています。そんな不眠時の薬ですが、本著では「不眠時処方は一時避難所。嵐が去れば、中止するもの」と提言されています。まさにそのとおりだと思います。そのためには薬以外の方法を身につけたり、精神疾患を安定させたりと様々に対策が必要になります。さあ、看護師の出番です。
私が患者さんから不眠を訴えられたとき、基本的に日中の活動を促すため作業療法に誘ったり、夜間は携帯を控えるようにお願いしたりしています。それに追加で、前述のWake sleep logの活用も推奨されています。また眠ることに執着されている方には注視をそらすような看護をしたり、認知行動療法的に関わったりなども看護師の領域かと思います。ここが一番の出番ですね。
役に立つ人、立たない人もいますし、知的レベル的に出来ない人もいますが、シャッフル睡眠法なんかも時々提案したりしています。認知科学からの方法で、患者さんもぼちぼち「眠れたわー」と言ってくれますし、実際私が体験したところよく眠れて、自分のWRAPにしています。万能ではないですがこういう方法も提案してみたりしています。
不眠というテーマだけに注目しないように気をつけつつも、しっかりと腰を据えて話ができる時間があるのが、看護師の利点だと思います。どしっと構えて睡眠を語らいましょう。
さて、じゃあ睡眠について患者さんと腰を据えて話をしたいと思ったとき、科学的な指標はあるのでしょうか。実はあります。それが本著129ページの図が大活躍です。

色はsakatieがつけました。紫の項目は医師の領域だと思われますが、ベージュの項目は看護師も手が出せる領域だとsakatieは考えています。
不眠とは、概日リズム障害、睡眠の恒常性機能低下、非効果的な睡眠環境、睡眠関連疾患、薬物由来、身体疾患(痛いと眠れませんよね)、精神疾患によって過覚醒に傾いている状態です。
不眠に対して睡眠薬は有効です。しかしながら、一時避難所なのは前述の通り。ではどうすればよいのか。それが上記の図です。過覚醒に傾いている原因ひとつひとつを吟味し、対処していくことが真の不眠治療だと思います。
ヒトは、概日リズムと睡眠の恒常性によって睡眠を誘われ、覚醒システムによってホルモン等で覚醒を促されます。 睡眠の恒常性は、脳内にアデノシンが蓄積していくことによって結果的に睡眠を誘発していく。 そしていざ眠ると、まずはノンレム睡眠N1等に入り、徐々にレム睡眠とノンレム睡眠N1-N3を上下するようになります。
そうして睡眠によって徐々にアデノシンの減少や概日リズムによるメラトニンの減少、末梢体内時計による各種臓器からの各種ホルモン調整によって覚醒していきます。
これら仕組みについて、本著ではわかりやすく興味が持てるように解説されていますので、私では力不足ですから本著に譲ります。
不眠の治療ではこの仕組を理解し、睡眠認知行動療法(CBTi:iはinsomnia)を活用していきます。しかしながら同時に仕事の関係などで中々睡眠時間が確保できないということも事実。本著でも語られています。
そして、治療が難しいもう1つの理由として「患者には、患者の生活があるから」ということが挙げられます。不眠は「患者の生活」の中で治療されなければ意味がないですし、再発してしまうのです。個人の生活の中で、何かの要素を変化させることは生半可なことではありません。「生活指導」というものをなめてはいけません。患者自らが「なるほど。ここを変えてみよう」と思わない限り、長続きしません。
ここ、ここです!「生活指導」!これこそが看護師の本領発揮でしょう!!
「生活指導」といえば、看護師の領域でしょう。学生時代に「行動変容ステージモデル」であったり「ヘルスビリーフモデル」であったりと概念を叩き込まれています。病棟で最も行われているのは糖尿病指導教育でしょう。これは現在すでに仕組み化されており、糖尿病療養指導士という認定資格もあります。そして、糖尿病教育も看護師が主体でやっています。
これと同じような仕組みで、睡眠教育も看護師が主体で行えるのではないでしょうか?この可能性は大きな意味があることだと思います。看護師とは病院の中で最大の集団です。その看護師がみな睡眠を理解し、指導できるようになれば、この国は変わるかもしれません。つい夢を語りたくなるほど、このことは私たち看護師の価値を変容させる可能性のある鉱山だと、私は考えています。
もちろん今は睡眠診療加算もプログラムも何もありません。私自身、本著を読んだ程度です。何も力はありません。しかし、常に患者さんからの需要があります。専門職としてこのことは考えていかないといけない課題だと思っています。
さいごに
本著でも繰り返し語られていますが、睡眠は個人の問題ではありません。社会的な問題です。いくら睡眠不足が原因だとわかっていても、「仕方ない」となってしまい、そうして事故や医療過誤に至ってしまいます。
社会的な問題という点では精神病や発達障害と全く構造は同じです。社会全体でこの問題に本腰を入れて取り組んでほしいし、価値観の変容が起きてほしい。そう心から願います。
残念ながら日本では過労は美徳です。未だにバブル時代の価値観から離脱できていません。人間24時間は働けないんです。 河合真先生は日本臨床睡眠医学会のホームページで「スタンフォード便り」という連載をされています。その第10回より引用です。
日本臨床睡眠医学会:第10回 テレビの睡眠特集を見て思う事。考えて欲しい事。
(前略)
しかしながら、睡眠不足に対する問題意識のレベルは悲惨の一語である。
そもそも「睡眠不足なんてどうしようもない。」という諦観が誰の中にもあるし、(睡眠不足を放置した)スリープヘルスの試み に効果がなくても「まあ、こんなもんでしょうね。仕方ない。」となって睡眠への興味は一過性のブームで終わる。
さらに医療従事者も「医療従事者が睡眠不足を解消しようと思っても患者個人の仕事や生活に関係することだから限界があるし、仕方ない」となる。
日本は睡眠不足に関して「仕方ない」だらけだ。
(中略)
睡眠不足を克服するには、職場、業界、さらには日本の社会を治療しなければいけないのだ。
全くの同感です。安心して眠れる社会にしたい。それは私の願いでもあります。
睡眠医学は、学校で習っていないお話でした。本著でぜひ学び、臨床に活かしてほしいと思います。本著を手に取ってください。感動すること請け合いです。
こうすればうまくいく!精神科臨床はじめの一歩 宮内倫也 感想
宮内先生は実践的・臨床的な視点を持ちつつ、文献や最新の研究からも深い考察と考え方を導き出す先生として、個人的にめっちゃ応援している先生です。
2018年1月現在の近著は、以前記事にしました下記のものです。
本著は精神医学の全体的な概論になっていて、精神科のおおよその流れや概要が掴めるようになってます。しかも、口語でくだけた表現が多く、かなり読みやすい。
それに相反して、書いている内容はしっかり文献に依って書かれてますので、Evidence-basedで安心して読み進めることが出来ます。
「何か精神科を網羅した本を1冊読みたい」と言う人には特にお勧めしたい。全部の項目を読破しなくても、必要な時に必要な項目を索引して使用するのにも便利です。2014年までの先行研究を基にした精神疾患や薬の考え方が学べます。
本著の構成です。第1部が特に個人的に面白かったので、丁寧に感想を書いていこうと思います。第2部に関しては各論的なところもあり、まだ私には充分な理解が及ばない範囲ですからさっくり行こうと思います。(本来のターゲットである研修医から1年目レジデントでしたら非常によい部分だと思います・・・。)
第1部 精神科臨床の覚書
精神科の偉い人たち、診断、患者、症状
器質力動論的視点、精神発達論、防衛機制、人格構造
支持的精神療法、転移/逆転移、家族
お薬とプラセボ効果、”あいだ”、ACT
第2部
薬剤の軸、精神疾患と慢性炎症
不安、強迫、ベンゾジアゼピン系、気分安定薬としての抗てんかん薬、リチウム
第1部
精神科の偉い人たち、診断、患者、症状
笠原嘉
うつ病の”笠原ー木村分類”(病前性格や治療反応性、経過などを考慮した包括的分類)
うつ病への”小精神療法” ”出立”と”合体”
神田橋條治
統合失調症患者さんへの”自閉の利用”
木村敏
”ante festum / post festum / intra festum” ”あいだ”
滝川一廣
”関係(社会性)の発達と認識(知的理解)の発達の2つの軸”
土居健郎
幼い子どものような無邪気さを表す”良い甘え”
わがままで要求がましい”悪い甘え”
中井久夫
成田善弘
BPDや強迫性障害に対しての精神療法の展開
ドナルド・ウィニコット
”ほどよい母親”
アンリ・エー
”器質力動論”
オットー・カーンバーグ
”境界的人格構造”の提唱
フーベルトゥス・テレンバッハ
”メランコリー” ”外因・内因・心因” ”エンドン”
ウィルフレッド・ビオン
”容器(コンテイナー)” ”β要素・α機能”
ジークムント・フロイト
”無意識” ”解釈” ”性愛”
ばーっと挙げられて「なんだなんだ!?」ってなったかもしれません。これ、本著でかいつまんでわかりやすく説明されているんです。まあなんて素敵な!という感じ。
これら巨匠の概念をかんたんに解説し、概念の概要を理解してから本文に進んでいきます。この最初のガイドの利点は2つあって、1つ目は軽く通読するだけなら、このガイドを読むだけで精神科のややこしい話も何を言っているのかある程度目星がつくようになるということ。大変助かります。もう1つはここのガイドにはおすすめの書籍も述べられていまして、例えば滝川一廣先生を例に引用すると、
木村敏先生と中井久夫先生に学び、人間学的精神医学の色合いがあり、おヒゲがダンディな先生。児童青年期がご専門。精神科の重鎮の本というのは、予備知識があってもなくても読んでいて難しいなぁと感じ、読み終わったら「何か頭が良くなった気がしたけどこの本の中身はよくわからんぞ」ということが往々にしてあります。しかし、この先生の著作はすべてが理解しやすい!難しいことをわかりやすく言ってくれるので、混沌とした精神医学の中で非常に助かります。
(中略)
滝川先生の本を読むと、診断と言うのは単なる分類だということに気付かされます。誰のためにするのか、何のためにするのかをしっかりと考えて、目の前の患者さんには何が必要なのか、そのためにその患者さんの人間としての有りようを理解すべきだと思います。自分の覚書のエッセンスもこれに尽きるかと言えてしまうくらい。
著作はわかりやすいものばかり。初学者なら『「こころ」の本質とは何か」』や『子どものそだちとその臨床』から始めてみて、『新しい思春期像と精神療法』などに進んでいくと良いのではないでしょうか。イチオシの先生です。
という感じです。どうでしょう。概念や考え方に興味が湧いてきたら、すぐにそれについて深める本に手を出せる構成になっています。とっても活用しやすく、ありがたいです。
ちなみに滝川先生の子どものための精神医学は、2017年の出版ですから本著が出てからのものになってます。きっと宮内先生はこの本もおすすめされるかなと思ってます。
精神科の偉い人たちの様々な概念をかいつまんでから、「精神科診断」「患者になるということ」「”症状”」とひとつひとつ丁寧に考察を深めていきます。
・診断とはどういうことか。(上の引用がほぼネタバレしちゃってます)
・患者になるということはどういうことか。(人は、物事をどうやって受け止めたり、理解したりしているのか。うまくいかなくなるということはどういうことか)
・”症状”とは何物か。(症状を出すって、それなりの意味があるんじゃない?という考え方)
様々な概念に触れ、多くの物差しを活用することで根拠を持って考えを深めていくことが出来ます。大変読みやすいのに多くの引用や根拠を述べられていますから、この章だけでも価値ありです。
器質力動論的視点、精神発達論、防衛機制、人格構造
器質力動論については詳しいところは本著を読んでいただいたほうが正しくわかると思いますが、頑張って少し取り組んでみます。アンリ・エーの精神病の区分は、テレンバッハの”外因””内因””心因”という3つの捉え方ではなく、意識の解体という1つの軸で考え、そのなかには意識野の解体と人格の解体があると考えています。

解体は上位から起こり、下位は強固です。病態が重症になるにつれ、重篤な症状に変化していくという考え方です。例えるなら、軽度うつ病であったものが徐々に重症なうつ病に変化していき、次第に「内臓が腐り落ちている」という重度うつ病に変化、そして錯乱に至っていくという捉え方でしょうか。
このモデルを使って筆者が考えているのは、症状と言うのは解体に対するコーピングであるということです。すなわち、このモデルとは精神が解体されていく際にどのような症状コーピングが出るか、という模式であり、症状の程度によって精神の解体の程度が理解できるという話になります。仮に、症状が一切でなければ精神の解体は加速するのかもしれません。
この精神が解体されていく構造が器質であり、対処コーピングとして現れる症状が力動。そういうことなのかな、と捉えています。
これを踏まえて患者理解に手を伸ばすと、「症状には意味合いがあるんだよ」ということや「今の状態はこういうことなんだよ」ということ、「解体が進むとこうなるかもしれないよ」という見取りを得られるのじゃないかなあと考えています。
このアンリ・エーの器質力動論的考えを押さえつつ、精神発達論にも展開していきます。精神発達論はフロイトの考えを再度捉え直しをされ、マーラーの発達理論も踏まえています。性というリビドーから、子どもと母親の未分化な1人関係から、社会性漂う3人関係にいかに発達するかについて 大変わかりやすく解説されています。
また精神発達論を単に説明するにとどまらず、例えばこういった点での躓きがあれば、こういう症状や障害につながってくるというところで臨床的な繋がりの解説までされています。
例えば、自分にとって嫌なことがあれば、それを全力で自分の中から追い出すような人。その仕組はマーラーの練習期で精神発達が止まっている可能性を指摘。見捨てられ不安が強すぎて関係性を安定させることが出来ない人。再接近期で止まっている可能性を指摘。それぞれ、自己愛性人格障害と、境界性人格障害の可能性を考え論述されています。
さて、アンリ・エーの時にコーピングの話が出ましたが、コーピングは症状の1本勝負ではありませんよね。本著はヴァイラント氏の防衛機制という方法・理論を用いてコーピングについて深く考えていきます。
防衛機制・コーピングにも複数の段階があることを指摘し、例えば分裂・否認というコーピングは成熟度の低い方法。抑制(抑圧ではない)、ユーモア、昇華といった方法は上位の防衛機制として、どのような方法を取っているかを指標として取り入れていきます。もちろん、上位だから良い、下位だから悪いというわけではなく、彩り豊かにチョイスが出来ているかが大切。
例えば、ずっとストレスに対してユーモアで対処するというのはできませんよね。適切な方法を適切なものに使っていくことが健康的。合理化も過ぎればうまく行きません。
そうした考えを理解しつつ、次にカーンバーグの人格構造を押さえていきます。
すなわち神経病的人格構造、境界的人格構造、精神病的人格構造というものです。
精神病的人格構造は上記の防衛機制の使い方が不器用で硬直している状態。
境界的人格構造は自己と他者の区別は曖昧なところがあり、防衛機制は分裂を中心に低次のものを使用。
精神病的人格構造は自己と他者の区別に混乱をきたし、現実と想像の区別もはっきりしていない状態。解体不安を追い出そうとしたり回避しようとしたりするにとどまります。
それら人格構造を踏まえ、どのような関わりで臨むのが基本なのかを深く、優しく解説されています。大変わかりやすく、実践的です。
例をいくつかあげてみます。神経症的であれば比較的短期間で治療が決着するかもしれません。境界的、精神病的になるにつれて、短期での改善というのは少し望みにくい。また、診察の際の柔軟性も神経症的ではあっても大丈夫でしょうが、境界的や精神病的ではある程度一定の型の診察のほうが無難だと思われます。診察の方法も、神経症的ではいわゆるコテコテの分析的な探求をしても耐えられますが、境界的では個体化を援助するような方針が適切であり、精神病的では支持的で現実的な対応が求められます。
とわかりやすく指標されています。このあたりは読み応えもありますからぜひ本著を手に取ってみてください。
支持的精神療法、転移/逆転移、家族
ここまで、精神科の歴史や先達が歩んできた道を学んできました。これで患者さんを理解する為の仮説や基本的な型等を身につけていきました。
ここからは実際に患者さんと対峙するため、「基本OSをインストール」していきます。
すなわちまずは支持的精神療法を基本ソフトとしてやり方を理解し、身に着けていきましょうと本は展開していきます。
初学者はコテコテの精神分析を行うよりも、まずは目の前に沢山現れる患者さんのために、なるべく非侵襲的な方法を身につけるのが先決になるとあり、これを説明しています。
支持的精神療法といわれる治療法は
「安心して回復できない事情があろうから、無理をしないで安心できる条件をゆっくりと探っていきましょうかね」
という治療法。そのなかで
「これまでのやり方では無理があったんじゃなかろうか」
と言うのを上手く気づいてもらおうとします。
と、筆者はまず一言でまとめてから、笠原先生の”うつ病に対する小精神療法”や”レジリエンス”、”あいだ””転移/逆転移"と言う概念も展開していきます。また、本著では解説されているビオンの”コンテイナー”と言う概念も駆使し、「傾聴と支持」するだけに終わらない、「支持的精神療法」を提案しています。
大変学びの深まる章なので、ぜひ手にとって、読んで下さい。
次に転移/逆転移というとらえ方。結構看護師の間でもこの単語は出てきます。本著で説明されている定義を引用すると、
さてこの”転移”ですが、概念が治療者によってズレがあるものの、浅く”患者さんが治療者に職業的ではない人間的な関わりを期待する感情のこと”と理解しときましょ。
(中略)
それに対して逆転移は”治療者が生身の人間として行動してしまいたくなる時に芽生える感情のこと”と考えましょうかね。(以下略)
とされています。
職業的なかかわりとは、治療者は患者の依頼にこたえうる知識と技術をもつ専門家として関わり、傾聴・伝達を通し治療者の役割を少しずつ小さくするように努めることですね。
それに対し患者の役割は、自分の問題の解決を求めて専門家に助力を依頼し、治療幸三を守り、内界を伝え、治療者の介入を受け入れ自分の問題を今一度引き受け、自分で対処できるようにしていくことですね。
これを概ね守って関係を維持していくことを”治療枠”、それを著しく崩してしまうことを、”逸脱”と呼んでいます。
あくまでも最終的に、患者さんは自分の人生を生き抜く必要があるわけですから、いつかは治療者は"松葉杖のように”必要とされなくなる。それが健全な治療関係だと語られています。
もちろん治療者も枠を逸脱してしまいがちなことがあり、例えば傾聴せずにこっちの理解を一方的に話したり、患者さんと妙に親しげに話したり、他の医療従事者の話を耳を貸さない・口論になるなどなど・・・。
治療者が逸脱してしまってる状態は”患者さんに操作される・巻き込まれる”なんていったりもします。
だけど、治療者と患者さんと言う関係以前に、そこは人と人とが出会っている場所。お互いが今までの人生を生き抜き、今ここの存在として出会うということは、2人が影響しあう・響きあうと言うのは自然な流れです。単にそれだけで欠格になるわけではありません。
そういった状態の事を俯瞰し、治療に使っていく。そういう考えを孕んでいる言葉が、転移/逆転移や、枠/逸脱、操作・巻き込みと言うわけです。事象自体は単に起こっている事実です。これをどうすれば治療的になるのか。
本著では治療者の基本的な役割としてのコンテイナーを思い出し、「転移/逆転移かもしれない!」と思ったら容器として抱えておき、持ちこたえてみる。解釈を遅らせてみると言うことをお勧めしています。鉄は冷めてから打て。と、語られています。この章も大変お勧めですのでぜひぜひ。
その次の章では家族が出てきます。当たり前ですが、家族は毎日患者さんと接しています。しかしながら家族・患者さん・治療者での”あいだ”を意識しなければ、つい患者・治療者vs家族や、家族・治療者vs患者になってしまう場合もありえます。それは非常に悲しいこと。治療者は積極的に家族と関わることで、それぞれの”心的現実”を傾聴し、患者さんの持つ症状や行動と言うものの意味を一緒に考えていく。それによって少しずつ家族と患者さんの”あいだ”をよくしていくことを提唱しています。
これも踏まえてが、支持的精神療法だと考えられます。
初学者はまず、支持的精神療法を身につけ、そこから精神分析や認知行動療法などに伸ばしていくことをお勧めされています。
私も、精神科に来てからしばらくは先生の言うとおりに支持的精神療法を意識して、なるべく非侵襲的であれ、と願いながら関わっていました。本著がなければなかなかはじめの取っ掛かりが難しく、変なことを言ったりする看護師になってしまってたんだろうなあと振り返って思います。今もこのあたりの章は私の血肉になっています。
お薬とプラセボ効果、”あいだ”、ACT
次章はちょっと過激で、プラセボめっちゃ効いとるやん!なんて語ってる章です。
というのも例えばデュロキセチン(サインバルタ)60mgとプラセボを比較して使用したらどれくらい改善したかと言う比較検討データを出し、7週以降で優位差がついており、デュロキセチン効いてるなあという論文なんですが、HAM-Dで2点の差、どちらも7週でHAM-Dが6点スコアダウンしている事やリリーの後ろ盾があってのこの結果を指し、プラセボの効果が高いことを言っています。
そこから本章は「薬を処方すると言うことの意味」について語られていきます。
薬効そのものと、プラセボ効果と。処方は単に薬が出ればいいというわけではなく、安心や希望をもあわせて処方しているととらえる考え方。
お薬って、患者さんの治る力を引き出すモノなんです。だから、こうやって回復に向かっているということは、あなたのなかにしっかりと治ろうっていう力があったからこそだと思います。これからも養生を続けてその力を持っていきましょうね
と、対話例をあげ、レジリエンスを意識してもらう話を多く語られています。実際薬一本勝負じゃ上手くいきませんからねえ・・・。とはいえ、過激は過激。面白いですよ。
そして”あいだ”理論。ここまでのまとめとして、木村敏先生の概念を平たく分かりやすく伝えながら、”あいだ”について着目し続けることが、専門的な視点と語られていきます。
第1部の最後にはACT(Acceptance & Commitment Therapy)を紹介しています。ACTは第3世代の認知行動療法の一つで、その目的は症状の緩和ではありません。”症状との関係性”を根本的に変えるという発想で、”とらわれ”と”はからい”について振り返りゆっくり考えていくと言うものになるそうです。
自分の思考が絶対的だったり、従うべき命令だったり、今起きているものと誤解したり、全神経を集中させないといけなかったり、手放せないものだったりすると勘違いをしてしまっている。そういう状態をフュージョンの状態と呼び、それに対して自分の思考は正しいかもしれないし間違ってるかもしれない、従うべき命令ではない、物理的な世界で起こっていることではない、重要ではないかもしれないし注意を払う程度は自分で決められる、頭の中を好き勝手に出入りしているもの、と認識を変えることが出来た時、脱フュージョンしたと言うそうです。
また思考は思考、感情は感情、それ以上でもそれ以下でもない。と言う考え方や今この瞬間に意識をおいてそのままにしておく。あるがまま。そういう概念だそうです。
これ、読んでいてマインドフルネス的だなあと感じました。そう思って色々調べてみると、第3世代の認知行動療法はマインドフルネスをベースにMBCT/スキーマ/DBT/ACTと枝分かれしているようですね。そりゃあ、重なるなあ。
MBCTとスキーマについては、以前伊藤恵美さんの本を記事にしました。これが入門にはいいなあと思ってます。
第2部
第1部で基本OSをインストールし、第2部では各論に進んでいきます。第2部しょっぱなでは、薬剤の”軸”という考え方を紹介しています。
・GABA受容体に関与する薬剤(ベンゾジアゼピン系/抗てんかん薬の多く)
・グルタミン酸に関与する薬剤(メマリー/抗てんかん薬の一部)
・抗炎症に関与する薬剤(最新の仮説)
・アセチルコリンに関与する薬剤(メマリー以外の抗認知症薬/抗コリン薬)
これらについて軸を踏まえ、各論に展開していきます。どれくらい各論になっているかと言うと、一つを引用すると、
アリピプラゾール(エビリファイ max30mg/day 液剤とOD錠あり)
日本の大塚製薬が開発した、ちょっと不思議な抗精神病薬。D2受容体にものすごくがっちりとくっつき、他の抗精神病薬が立ち入るスキを与えません。さらにパーシャルアゴニストと言う特性を持ち、内因性DAの状況によって効果が変わるとされています。使い方が難しく、よく考えて使わないと失敗することがあるので注意! まず、がっちりくっつくという点ですが、これにより他の抗精神病薬の持つD2阻害作用を極端に言うと無視することが出来ます。例えばクエチアピン600mg/dayで治療されていた患者さんに、アリピプラゾール6mg/dayをポンっと入れたら、クエチアピン600mgの持つD2阻害力が蹴散らされ、結局はアリピ6mgのパーシャルアゴニスト作用が強く出ます。なので、場合によっては症状がめちゃくちゃ不安定になります。(中略)
副作用では、錐体外路症状のなかでもアカシジア、頭痛、それと嘔気嘔吐。アカシジアはプロメタジンやβ遮断薬のプロプラノールやカルテオロール、抗うつ薬のミルタザピンが有効。ミルタザピンは7.5mg/dayとか15mg/dayという少量を使います。嘔気嘔吐はCTZのD2受容体を刺激(アゴニストとして作用)するために起こります。制吐剤ではナウゼリンとかプリンペランがありますが、これらのD2阻害作用なんてアリピの前ではゴミとかカスとかゾウリムシみたいなもんです。なので効かない!D2受容体で勝負しても難しいので、こういう時はオランザピンなどが持つ5-HT系への作用で抑えにかかるほうが適切。(中略)
抗精神病薬は”少量で賦活、多量で鎮静”という原則があります。その傾向のさらに強いものが非定型抗精神病薬(後述のブロナンセリンとペロスピロンはそんな感じがあんまりないですけど)。なので、何とも上昇しないようなうつ病に用いる時は、少量を加えることになります。その少量と多量とで最も性格の変わりやすいのがアリピプラゾール、と考えるといいんじゃないでしょうか。
みたいな。一つ一つの薬のキャラクターを臨床の手ごたえや実際、研究の結果やプロフィールを元に熱く丁寧に語られています。すごい薬のイメージがつきやすくて非常に面白い章です。
脱線ですが、向精神薬を擬人化しているサイトがありまして、個人的にファンなので合わせて紹介します。もう同人誌の取り扱いはないようで、残念・・・。かなりディープに薬について考えてから擬人化してますから、それだけでも読み応えすごいですよ。
あとは、薬については以前の記事も参照してもらえればと思います。もちろん本著も大変お勧めですよ!
この第2部で何がすごいかと言うと、上記のような詳細な薬プロフィールの紹介もさることながら、各章で丁寧に薬の軸を踏まえて、疾患の仮説やプロセスを紹介している点と、薬一本勝負ではなくて第1部で紹介したような支持的精神療法の各論を取り扱っている点です。本当に本の構成が分かりやすく大変に面白く読めます。練りに練って作られた本だなあと実感します。
薬と言えば、ベンゾジアゼピン系でも1章割いて解説されています。先生はベンゾジアゼピン系薬剤を悪者にしないための使い方と言うタイトルで週間医学会新聞にも寄稿されています。
医学書院/週刊医学界新聞(第3197号 2016年10月31日)
本著も面白いですし、当該記事も大変に有用ですから、合わせてご紹介を。
終わりに
宮内先生の本は読むのに覚悟が必要な本が多い精神科の中、口語で砕けた表現が多く親しみやすいです。それと同時に内容はEvidence-basedで最新の仮説に則って薬の説明をされていたりなど、非常に読み応えもあり、視野が広がります。
良い本なんですが、大きな本屋さんに行かないとなかなか見つからないのが玉に瑕。ぜひ、見かけたら手に取ってみてください。

